Usted está aquí
Peruvian Journal of Neurosurgery
Awake Craniotomy for resection of low grade glioma. First experience in Perú 2008
RESUMEN
El objetivo en la cirugía de un tumor cerebral es la máxima resección tumoral con el menor déficit neurológico postoperatorio; sin embargo ello no siempre es posible principalmente en el caso de lesiones cercanas a áreas funcionales. A pesar del uso de numerosas técnicas de imágenes en el preoperatorio e intraoperatorio, el resultado funcional no es conocido sino hasta después de la cirugía cuando el déficit es irreversible. La cirugía con el paciente despierto es una técnica segura y que permite evaluar el estado neurológico durante el acto quirúrgico y detectar precozmente cualquier déficit en la función, logrando optimizar los resultados de la resección tumoral. Presentamos el primer reporte de caso en el Perú de Cirugía con el Paciente Despierto para la resección de Gliomas de bajo Grado, realizada en el Hospital Nacional Guillermo Almenara Irigoyen en Febrero del 2008.
Palabras clave: Paciente despierto, cirugía, Glioma de bajo grado
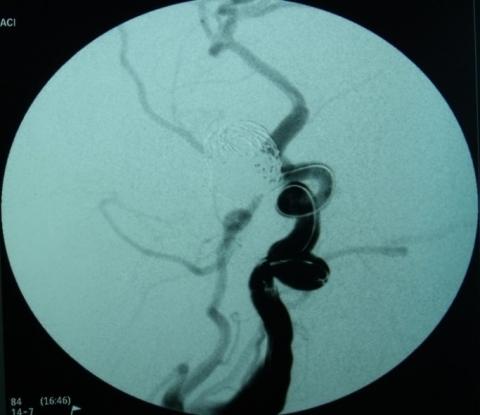
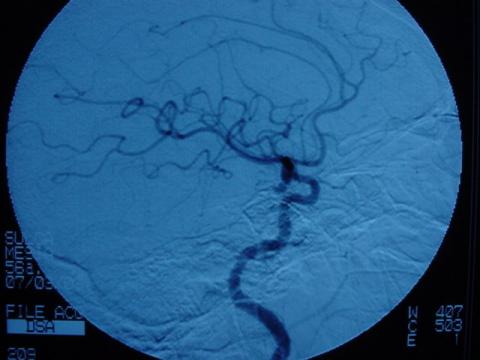
Technique of the “cono embossed or cone of cookie” on the reconstruction of the neck at displastic giant aneurysm of the carotide paraoftalmic siphon: Intra-aneurismal Stent
RESUMEN
El aneurisma gigante displásico con cuello ancho, es un aneurisma complejo de difícil tratamiento quirúrgico; el uso de la terapia endovascular en estos es prometedora y la técnica del “cono de galleta o cono gofré” es muy útil en aquellos en los que es imposible sobrepasar el extremo distal del cuello del aneurisma a la hora de reconstruir el cuello utilizando un Stent. Se evaluó una paciente mujer de 73 años, ama de casa con tiempo de enfermedad de 5 días, cefalea asociada a rigidez de nuca y paresia del VI nervio craneal izquierdo. La tomografía cerebral mostró hemorragia subaracnoidea en el valle silviano izquierdo y una imagen sugerente de aneurisma gigante del sifón carotídeo izquierdo. El estudio angiográfico concluyó Aneurisma gigante para-oftálmico izquierdo roto y aneurisma grande paraoftálmico derecho no roto.
El tratamiento de elección para la patología aneurismática aún se encuentra en discusión, pero en el caso de los aneurismas gigantes las técnicas endovasculares podrían lograr resultados óptimos sin grandes complicaciones, la técnica endovascular del cono gofré o cono de galleta mediante el uso de Stents intraaneurismáticos es muy útil y su uso debería de extenderse en aquellos aneurismas gigantes con cuellos anchos y displásicos que no permiten que el Stent logre sobrepasar el extremo distal del cuello aneurismal y por tanto anidan en el fondo de saco, se logra incrustar un Stent Neuroform -que por sus características morfológicas es de elección- en el cuello del aneurisma para proceder a utilizar coils de distintas dimensiones hasta embolizar completamente el aneurisma. Las desventajas de esta técnica son el riesgo potencial de perforación y la mayor tasa de recanalización por los cambios ocasionados en el flujo sanguíneo arterial. La técnica del cono gofré o cono de galleta es particularmente útil en aquellos aneurismas gigantes, displásicos y de cuello ancho, en los cuales la estructura del aneurisma no permite la ubicación del Stent en el extremo distal de su cuello.
Subarachnoid hemorrhage II: Cerebral aneurysms
RESUMEN
La hemorragia subaracnoidea (HSA) se define como la presencia de sangre en el espacio subaracnoideo y en las cisternas de la base. El origen es variable pudiendo deberse a ruptura de aneurismas intracraneales (80%), malformaciones arteriovenosas (MAV), tumores y traumatismos cranoencefálicos. La HSA es una patología relativamente frecuente con una incidencia que representa el 5% de la patología vascular cerebral. Se calcula que la prevalencia es de 10 casos nuevos cada 100.000 personas cada año. La proporción de la HSA varía con la edad, siendo el grupo más prevalente entre 50 y 60 años. Es una patología con una elevada morbi-mortalidad, ya que un alto porcentaje de pacientes (10-15%) no llegan al hospital y, del grupo restante alrededor del 15% fallecerán. La angiografía es el procedimiento diagnóstico estándar, aunque la angiotomografía es una alternativa importante. El tratamiento debe realizarse lo antes posible, en las primeras 72 horas, tanto mediante técnicas quirúrgicas o endovasculares para evitar las complicaciones como el resangrado,el vasoespasmo y la hidrocefalia, siendo el abordaje quirúrgico más empleado la craneotomía pterional. El pronóstico dependerá del manejo cuidadoso y del grado de la hemorragia inicial.
Palabras clave: Hemorragia subaracnoidea, aneurisma intracraneal, craneotomía
Subarachnoid hemorrhage I: Diagnosis and Management
RESUMEN
La hemorragia subaracnoidea (HSA) se define como la presencia de sangre en el espacio subaracnoideo y en las cisternas de la base. El origen es variable pudiendo deberse a ruptura de aneurismas intracraneales (80%), malformaciones arteriovenosas (MAV), tumores y traumatismos cranoencefálicos. La HSA es una patología relativamente frecuente con una incidencia que representa el 5% de la patología vascular cerebral. Se calcula que la prevalencia es de 10 casos nuevos cada 100.000 personas cada año. La proporción de la HSA varía con la edad, siendo el grupo más prevalente entre 50 y 60 años. Es una patología con una elevada morbi-mortalidad, ya que un alto porcentaje de pacientes (10-15%) no llegan al hospital y, del grupo restante alrededor del 15% fallecerán. La angiografía es el procedimiento diagnóstico estándar, aunque la angiotomografía es una alternativa importante. El tratamiento debe realizarse lo antes posible, en las primeras 72 horas, tanto mediante técnicas quirúrgicas o endovasculares para evitar las complicaciones como el resangrado,el vasoespasmo y la hidrocefalia, siendo el abordaje quirúrgico más empleado la craneotomía pterional. El pronóstico dependerá del manejo cuidadoso y del grado de la hemorragia inicial.
Palabras clave: Hemorragia subaracnoidea, aneurisma intracraneal, craneotomía
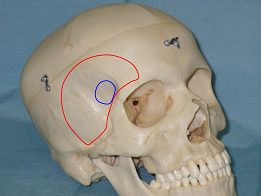
Pterional Keyhole Approach for treatment of Aneurysms 2009
RESUMEN
Objetivos: El abordaje pterional es el abordaje más frecuente en neurocirugía vascular, sin embargo en los últimos años ha habido un interés creciente en la cirugía mínimamente invasiva o cirugía keyhole. Presentamos los resultados preliminares del uso del abordaje Pterional Keyhole en la cirugía de aneurismas cerebrales realizados en el Hospital Cayetano Heredia durante el 2009.
Pacientes y Métodos: Se realizó una craneotomía pterional keyhole de 2.5 x 3 cm a partir de una incisión curva de aprox 5-6 cm por detrás de la implantación del cabello y centrada en el punto frontoorbitario y el posterior clipaje del aneurisma, en pacientes con aneurismas en tardío de CoP, bifurcación de ACI y de ACM, Hunt y Hess I-III, sin edema, vasoespasmo ni hematoma asociado.
Resultados: De enero a diciembre del 2009 se operaron 6 pacientes mediante abordaje pterional keyhole, 4 con aneurismas de CoP(66%), 1 de ACI (17%)y 1 de ACM(17%). Todos fueron operados en tardío y el Hunt y Hess fue I en 3 casos (50%) III en 2 casos (33%) y II (17%). No se presentaron complicaciones operatorias y la evolución fue favorable en la mayoría de los casos: Rankin 1 (50%) y Rankin 2 (33%).
Conclusiones: El abordaje pterional Keyhole es una técnica mínimamente invasiva en la cirugía de aneurismas cerebrales, que mantiene las ventajas del abordaje pterional estándar pero minimiza la exposición de parénquima cerebral y la manipulación de tejidos blandos. Constituye una alternativa quirúrgica válida en casos seleccionados, principalmente de aneurismas de CoP y ACM.
Palabras Clave: Abordaje pterional, craneotomía, aneurismas, mínimamente invasiva.
Two years of Lumbo-sacral spine dynamic stabilization in Rebagliati-Essalud Hospital during the period January 2012-October 2013
RESUMEN
Objetivo: Determinar los resultados clínicos obtenidos en pacientes sometidos a estabilización dinámica en el servicio de columna de neurocirugía del HNERM durante el periodo enero 2012 y octubre 2013.
Métodos: Se seleccionaron 25 pacientes con columna inestable que cumplían los criterios de inclusión para la colocación de estabilización dinámica de columna vertebral.
Resultados: La edad promedio de los pacientes de 46.4 anos, mínima 6 y máxima 78 años. Sexo : masculino 16 (64% ) femenino 09(36%). Raza mestiza 25 (100%). Cirugía lumbar previa: ninguna 23(92%), discectomia lumbar previa 02(08%) Tiempo de enfermedad (meses) promedio 25.8, mínimo 3 y máx 72. Abordaje quirúrgico: tipo Wiltse 15(60%), media 9 (36%), hoober 1(4%) total 25 Niveles de instrumentación; 2 niveles 4 (16%), 3 niveles 21 (84%). Días de hospitalización: promedio 3.72 min 3 max 5 Características clínicas pre-operatorias: EVA media 7.92 min 6 max 10 mod 8. Intensidad de dolor mod 13(52%), severo12(48%). Características clínicas post-operatorias: EVA media 4.16 min 3 max 8 moda:3 Intensidad del dolor: leve 19(76%), moderada 05 (20%) y severo 04(14%).
Conclusion: La estabilización dinámica ha demostrado eficacia en el control del dolor con un mínimo periodo de Hospitalización.
Transoral decompression and posterior fixation in atlanto – axial instability
RESUMEN
Clinical epidemiological characteristics of mortality of patients with intraparenchymal hemorrhage hospitalized at the Instituto Nacional de Ciencias Neurologicas
RESUMEN
Objetivo: Determinar las características epidemiológicas clínicas de la mortalidad de los pacientes con hemorragia intraparenquimal.
Métodos: Se estudiaron pacientes con diagnóstico de hemorragia intraparenquimal hospitalizados en el Instituto Nacional de Ciencias Neurológicas, enero de 2008 diciembre de 2010. Se describen las variables demográficas y clínicas. Además, se utilizó el modelo de regresión logística para determinar los factores asociados a la mortalidad en estos pacientes.
Resultados: Presentamos 129 pacientes, la edad media fue de 57,2 años, el 56,6% eran hombres. Se calculó una proporción de 12,4% de mortalidad, los factores asociados significativamente son el trastorno de la conciencia, la escala NIHSS puntuación superior a 13, y la hemorragia Intraparenquimal con afectación ventricular.
Conclusiones: Los factores asociados a la mortalidad por hemorragia intraparenquimatosa fueron la presencia de trastorno de la conciencia, la escala NIHSS puntuación superior a 13, y la hemorragia intraparenquimatosa con afectación ventricular No se encontró asociación entre los factores clásicos de riesgo vascular, etiológico o tipos de tratamiento y mortalidad hemorragia intraparenquimal.
Palabras clave: Hemorragia intraparenquimal, mortalidad.